








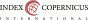

 Rada pro výzkum, vývoj a inovace: Seznam recenzovaných neimpaktovaných časopisů vydávaných v ČR
Oficielní časopis České společnosti pro ultrazvuk v porodnictví a gynekologii.
Rada pro výzkum, vývoj a inovace: Seznam recenzovaných neimpaktovaných časopisů vydávaných v ČR
Oficielní časopis České společnosti pro ultrazvuk v porodnictví a gynekologii.

Souhrn: Souhrnný článek o předčasném porodu jako nezávislém rizikovém faktoru rozvoje duševního onemocnění matky.
Metodika: Přehled publikované literatury k danému tématu použitím databáze PubMed.
Výsledky: Perinatální duševní zdraví ovlivňuje zásadně život matky a vývoj dítěte, a proto jde v širší souvislosti o celospolečenskou problematiku. Samostatnou vysoce rizikovou skupinou, kde lze očekávat deterioraci psychického stavu, jsou ženy, kterým se narodí nezralý novorozenec <32+0 týden těhotenství Very Low Birth Weight (VLBW) a <28+0 týden těhotenství Extremely Low Birth Weight (ELBW).
Závěr: Mezi nejčastější duševní poruchy tohoto období patří poporodní deprese (PPD) a úzkostná porucha (AD). Cílem je shrnout současné poznatky o vzájemném působení předčasného porodu a rozvoje psychických poruch a zdůraznit návaznost perinatální a duševní péče.
Duševní onemocnění dle WHO (World Health Organization) je stav vyznačující se narušením kognitivních funkcí, emocí, abnormálním chováním, alterovaným fungováním ve společnosti nebo jakoukoli kombinací výše uvedeného. Zahrnuje širokou škálu chorob s celosvětovou prevalencí 12,5 % (1). Perinatální duševní zdraví je časově ohraničené období od těhotenství, porodu až do jednoho roku po něm. Mezi nejčastější duševní poruchy u žen patří poporodní deprese (PPD – Postpartum Depression) s prevalencí 17,7 % (95% IS 16,6–18,8 %) (2) a úzkostná porucha (Anxiety Disorder – AD) s postnatálním výskytem 9,9 % (95% CI 6,1-13,8) (3). Schizofrenie a bipolární porucha se po porodu vyskytnou u 1 %, psychóza u 1 ‰ matek (4) a jsou to nejzávažnější psychické poruchy vyžadující hospitalizaci a medikaci.
Předčasný porod (Preterm Birth – PTB) je definován jako porod před dokončeným 37. týdnem těhotenství. V České republice je stacionární incidence mezi 7-8 % ročně, za rok 2022 byla 6,6 % (5). Z celkového počtu novorozenců v České republice je 1,1 - 1,4 % těžce a extrémně nezralých (tj. kolem 1000 matek/ rok) (6). V kategorii porodní hmotnosti 500–749 g je pravděpodobnost úmrtí 50 %, do hmotnosti 999 g téměř 19 % a při hmotnosti 1000–1499 g cca 6 % (5). Tab. 1 ukazuje rozdělení dle gestace a porodní váhy. Narození extrémně a těžce nezralého novorozence je náhlá, často neočekávaná událost, která má dlouhodobé konsekvence a nejistou prognózu stran těžkého postižení či úmrtí dítěte. Anticipace projevů nějaké formy psychopatologie matky je tedy na místě.
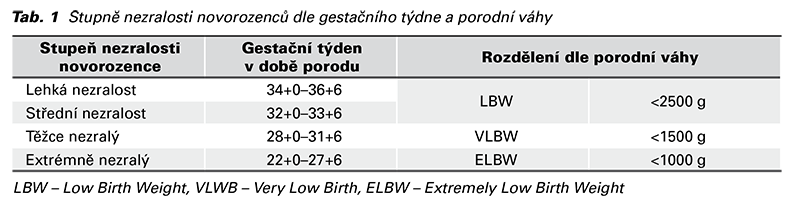
Tab. 2 přehledně ukazuje počty živě narozených v ČR za pětileté období dle porodní váhy, tedy Very Low (VLBW) a Extremely Low Birth Weight (VLBW). Je pravidlem, že takový novorozenec potřebuje intenzivní neonatologickou péči na ARO a JIP. Dle extrakce dat studie z neonatologického oddělení ve Spojeném království je doba hospitalizace novorozence 63–112 dní mezi 24. a 31. gestačním týdnem porodu (7). V našich podmínkách je sice rodičům umožněn denní kontakt, edukace péče a podpora kojení, ale optimální systematická péče o duševní zdraví je nekomplementární. Vzhledem k vyššímu riziku psychopatologie rodičů je nutné začít krizovou intervenci co nejdříve s dlouhodobým sledováním.
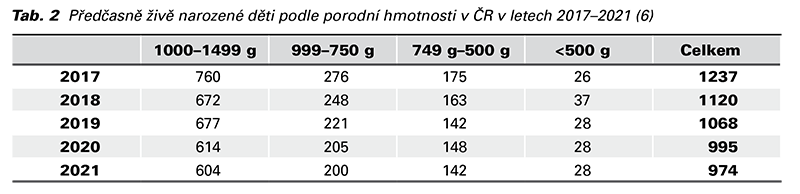
Cílem článku je shrnout aktuální poznatky týkající se duševního zdraví matek po předčasném porodu. Celkem jsme nalezli 10 recentních studií mezi lety 2014–2022 zkoumajících danou problematiku - viz Tab. 3. Výzkumné soubory byly malé (29–323 žen) a omezené na určitou geografickou oblast Evropy (n = 7) a Austrálie (n = 3), a tedy výsledky nelze obecně aplikovat na širokou populaci. Možné metodologické rozdíly vysvětlují nekonzistentní výsledky a zahrnují různé časové ohraničení poporodního sledování (0-5 let), metody hodnocení zahrnovaly různé sebehodnotící dotazníky EPDS (Edinburgh Postnatal Depression Scale), SCID-I (Structured Clinical Interview for DSM Disorders), CES-10 (Center for Epidemiologic Studies Depression Scale), PHQ- 9 (Patient Health Questionnaire), PSAS (Postpartum Specific Anxiety Scale) a nestejná cut-off. Ve studiích dále nejsou hlouběji detailní informace o příčinách předčasného porodu či porodnická anamnéza (primipara/ multipara, jednočetné/vícečetné těhotenství, spontánní/operační porod).
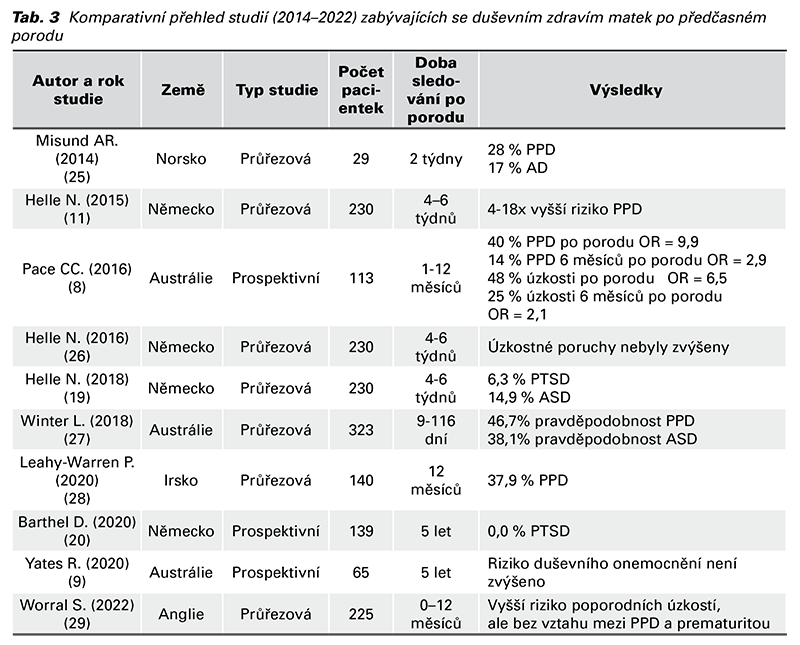
Nejčastější psychiatrickou diagnózou byla poporodní deprese, jejíž prevalence po předčasném porodu je 28 - 46,7 %, nicméně podle jedné studie Worral S. (2022) kauzalita mezi prematuritou a depresí není. Největší rozptyl výsledků lze sledovat u úzkostí (Anxiety Disorder), kde ve studii Helle et al. (2016) nebyl statisticky významně zvýšený podíl AD u matek po předčasném porodu. Naopak u Pace et al. (2016) byly výsledky zcela opačné, krátce po porodu mělo úzkosti 48 % matek; OR = 6,5, po 6 měsících 25 %; OR = 2,1. Vyplývající závěry naznačují, že matky VLBW a ELBW novorozenců mají zvýšené riziko rozvinutí deprese a úzkostí, které jsou často provázané, ale tyto příznaky se v čase snižovaly. Zůstávaly však nad očekávanou úrovní po dobu 6 měsíců v porovnání se ženami, které porodily v termínu (8). Podobné výsledky se týkaly i skupiny stresových poruch. Longitudinální studie v odstupu 5 let po PTB mají shodné výsledky, kde četnost duševního onemocnění žen po předčasném i termínovém porodu je srovnatelná (9). Studie na zjištění incidence závažnějších psychiatrických onemocnění jako jsou bipolární porucha, schizofrenie či psychotická porucha po předčasném porodu nebyly provedeny. Z dostupných rešerší je tedy zřejmá provázanost deteriorace psychického stavu ženy v návaznosti na narození nezralého dítěte a rizikové faktory, které mohou stav predikovat, viz Tab. 4.

Kolísání nálad po porodu je běžný jev, které plyne z prudkého poklesu hormonů, spánkové deprivace a sžívání se s novou rolí matky. Je to stav emocionální nestability, který zažije 80 % rodiček a spontánně do dvou týdnů mizí. Poporodní deprese je ale psychiatrická porucha, která vyžaduje lékařskou intervenci a léčbu. Diagnostická kritéria se opírají o přítomnost nejméně jednoho hlavního a alespoň čtyř přidružených příznaků trvajících minimálně 2 týdny. Řadíme sem pokles nálady, ztrátu zájmu o sebe a okolí, poruchy spánku, chuti k jídlu, zhoršenou koncentraci a psychomotorické tempo („svět v mlze“) až reálné suicidální myšlenky (10). Je velmi často poddiagnostikována, a tím pádem neadekvátně léčena se všemi následnými komplikacemi. Hypotéza, že předčasný porod je nezávislý rizikový faktor rozvoje PPD, je konzistentní ve shodě se současnými výzkumnými pracemi (11). Rozvoj depresivních symptomů je až 18násobně vyšší oproti kontrolní skupině termínových dětí a týká se až 40 % těchto žen v časném poporodním období (11,12,13). Mezi nejrizikovější faktory patří prekoncepční duševní onemocnění a nízká sociální podpora (11). Pro úplnost je nutné zmínit vztah vice versa a to, že psychický distres je rizikovým faktorem pro předčasný porod (14).
PPD je potvrzenou příčinou deteriorace mateřských a rodičovských schopností, a proto vyžaduje časný záchyt a intervenci, zejména na neonatologické jednotce intenzivní a resuscitační péče. VLBW a ELBW novorozenec je více vulnerabilní k citovým podnětům, depresivnímu a úzkostnému chování ze strany matky a otce, kdy objektivním ukazatelem byly vyšší hladiny bazálního kortizolu u novorozenců depresivních matek (15). Z dlouhodobého hlediska vývoje dětské psychiky je v této skupině vyšší incidence poruch autistického spektra a ADHD (Attention Deficit Hyperactivity Disorder) (16). Ukazuje se, že časná psychoprofylaktická podpora rodičů zlepšuje u těžce a extrémně předčasně narozených dětí emoční regulaci a neurobehaviorální funkce (17).
Vyznačují se silným, nepřiměřeným a přetrvávajícím pocitem úzkosti a strachu o dítě a jeho bezpečnost. Mezi nejčastější úzkostné poruchy perinatálního období patří generalizovaná úzkostná porucha (GAD), panická porucha a obsedantně kompulzivní porucha (OCD). Objektivními projevy jsou třes, neklid, poruchy spánku a zanedbávání péče o sebe a okolí. Všeobecně postnatální prevalence úzkostných poruch v období od narození do 6 měsíců po porodu je 9,9 % (3). Longitudinální metaanalýza 79 studií (18) sleduje výskyt úzkostí v období 0-12 měsíců po předčasném porodu. Krátce po porodu je to 55,0 % (95% CI, 43,4–66,1 %), za 1–3 měsíce 27,5 % (95% CI, 13,5–47,9 %), za 3–6 měsíců 13,0 % (95% CI, 7,1–22,5 %) (p <0,001). Zde se ukazuje klesající trend v čase, přesto jsou hodnoty vyšší než u běžné populace. Rizikem úzkostí je rozvinutí deprese (4).
Společným jmenovatelem pro tato onemocnění je expozice traumatické události, kterou je v naší souvislosti předčasný porod. Všeobecná poporodní prevalence je 3,1 % (19). Jedná se o náhlou, často neočekávanou událost, která jak u matky, tak u otce vede k akutní stresové poruše s projevy nespavosti, se zvýšenou vzrušivostí a vracejícími se vzpomínkami na traumatickou událost. Ve středně a dlouhodobém horizontu je prediktorem pro rozvoj PTSD (20).
Manifestuje se ve čtyřech hlavních bodech:
a) intenzivní znovuprožívání traumatizující události v neodbytných a dotěrných vzpomínkách, tzv. flashback
b) vyhýbání se situacím a myšlenkám, které se podobají traumatizující události nebo s ní mají nějakou souvislost
c) alterace vnímání a nálady
d) zhoršené a neadekvátní reakce (rozčilení, vznětlivost, výbuchy vzteku, zvýšená lekavost, poruchy soustředění)
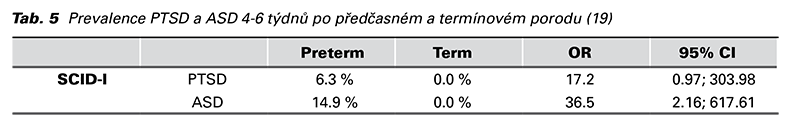
Pokud takový stav trvá déle než měsíc a intenzita symptomů je závažná, jsou splněna kritéria pro posttraumatickou stresovou poruchu PTSD. Tab. 5 přehledně ukazuje srovnání psychického onemocnění matek po předčasném a termínovém porodu po 4 týdnech. Statisticky vyplývá 36,5x vyšší riziko ASD a 17,2x vyšší riziko PTSD (19). Zde se tedy opět potvrzuje hypotéza vysoké pravděpodobnosti rozvoje duševní nemoci 1 měsíc po předčasném porodu. Nicméně v dlouhodobém časovém horizontu 5 let po porodu již tato příčinná souvislost není (20).
Napříč odbornými společnosti platí shoda pro aktivní vyhledávání výše uvedených onemocnění. Screening pomocí dotazníku po porodu (nejlépe po šestinedělí), jako je například sebehodnotící Edinburská škála poporodní deprese (21) nebo Patient Health Questionnaire–9 (22). Jsou to jednoduché a srozumitelné dotazníky, kdy při pozitivitě musí následovat klinické psychiatrické vyšetření pro potvrzení poporodní deprese, zároveň tím ale může být odhaleno i jiné duševní onemocnění. Výhodné u EPDS je dobře koncipovaná česká verze skládající se z 10 otázek a při cut-off skóre ≥ 11 dosahuje nejlepší kombinace hodnot senzitivity a specificity pro detekci těžké depresivní poruchy, senzitivita: 83 % (95% IS 35–99 %); specificita: 79 % (95% IS 74–84 %) (23). Screening představuje zásadní nástroj k odhalení preklinických a časných stadií, kdy včasná terapie je účinnější a trvá kratší dobu než u již rozvinutého onemocnění. Jde tedy o ekonomicky efektivní strategii s transgeneračním přesahem.
Strategii léčby psychické poruchy určuje odborník psychiatr nebo psycholog, kde nejčastějším přístupem je kognitivně behaviorální psychoterapie (KBT) někdy v kombinaci s farmakoterapií. Terapie může být prováděna individuálně nebo společně s partnerem a rodinou. V některých případech může být léčba antidepresivy nebo anxiolytiky vhodná, vždy se ale zohledňují rizika a přínosy vzhledem ke kojení a péči o kojence. Základními léky jsou antidepresiva ze skupiny blokátorů zpětného vychytávání serotoninu (SSRI) a nejvhodnějším preparátem sertralin, který je bezpečný i při laktaci. Naopak citalopram a fluoxetin přestupují ve vyšší míře do mateřského mléka a to až 11-16 % z dávky užité matkou a nemá proto žádoucí bezpečný profil (21).
V České republice zcela chybí vysoce individualizovaná centra lůžkové psychiatrické péče tzv. Mother Baby Units (MBUs). Jedná se o zařízení pečující o ženy se závažným průběhem vyžadující hospitalizaci (těžká depresivní porucha, psychotická a bipolární porucha, psychóza, schizofrenie). Zásadní je, že na takovém oddělení je možné být spolu s dítětem, které dosud vyžaduje intenzivní neonatologickou péči a paralelně léčit psychiatrickou poruchu matky (24). Separace matky a dítěte naopak může prohlubovat závažnost základního onemocnění a prodloužit délku hospitalizace a jeho recidivu se všemi celospolečenskými a ekonomickými konsekvencemi (17). V Evropě jsou tato centra dostupná ve Velké Británii, Německu a Holandsku.
Významnost tohoto tématu je podstatná pro budoucí klinické začlenění. Publikované studie a metaanalýzy zjistily vysokou prevalenci poporodní deprese a úzkosti s vrcholem v prvním měsíci po porodu. Předpokladem je edukace porodníků, neonatologů a porodních asistentek, aby v případě potřeby předali kontakt na odbornou psychologickou a psychiatrickou pomoc. Je zde proto zásadní multidisciplinární spolupráce. Současně zde hrají roli i neziskové organizace jako například Úsměv mámy či Nedoklubko, které jsou zdrojem rychlé a efektivní pomoci s potřebnými informacemi a kontakty.