









 Rada pro výzkum, vývoj a inovace: Seznam recenzovaných neimpaktovaných časopisů vydávaných v ČR
Oficielní časopis České společnosti pro ultrazvuk v porodnictví a gynekologii.
Rada pro výzkum, vývoj a inovace: Seznam recenzovaných neimpaktovaných časopisů vydávaných v ČR
Oficielní časopis České společnosti pro ultrazvuk v porodnictví a gynekologii.

Cíl studie: Zjištění rizikových faktorů poranění dělohy při hysteroskopii.
Typ studie: Retrospektivní observační studie.
Název a sídlo pracoviště: Gynekologicko-porodnické oddělení, Nemocnice Havlíčkův Brod.
Metodika: Analýza 706 hysteroskopií provedených na jednom pracovišti v období 2014-2018. Výkony provádělo 9 gynekologů a 10 lékařů ve specializační přípravě. Ve sledovaném období bylo vykonáno 72 diagnostických hysteroskopií, 346 resekcí polypu, 132 ablací endometria, 78 resekcí myomu, 39 synechiolýz, 16 resekcí septa, 13 vyjmutí/úprav lokalizace IUS a 10 resekcí reziduí.
Výsledky: 706 hysteroskopií bylo komplikováno 13 perforačními poraněními dělohy (1,84 %), k 11 z nich došlo při 634 operačních hysteroskopiích (1,73 %), zbylé 2 případy byly komplikací 72 diagnostických hysteroskopií (2,77 %). Jedno perforační poranění vedlo pro hemoragický šok k laparotomii a v jednom případě byla vykonána vaginální hysterektomie ze sdružené indikace. Ostatní případy byly vyřešeny observací nebo laparoskopií. Nejrizikovější variantou zákroku se ukazuje synechiolýza (2,77 %), dále sestupně resekce polypu (2,02 %), ablace endometria (1,51 %), resekce myomu (1,28 %). Porušení integrity děložní stěny bylo nejčastěji provedeno resektoskopem (53,84 %), u žádné z perforací se nevyskytl zánět, overfluid (OHIA) syndrom nebo úmrtí pacientky.
Závěr: Perforační poranění dělohy u hysteroskopie není častou, ale obávanou komplikací. Diagnostické hysteroskopie ve srovnání s operačními hysteroskopiemi měly více perforačních poranění. Riziko poranění dělohy bylo nejvyšší u synechiolýzy a resekce polypu. Riziko perforace v námi sledovaném souboru nesouviselo se zkušeností operatéra.
Hysteroskopie jakožto standardní procedura je prováděna na gynekologických pracovištích nejčastěji z indikace submukózních myomů, polypů endometria, adhezí v děložní dutině, resekcí septa, případně z diagnostických důvodů. Nárůst počtu hysteroskopických operací je provázen zvýšeným počtem komplikací. Jednou z potenciálně závažných je perforace děložní stěny. Diagnostická hysteroskopie je komplikována perforací v 0,002 - 1,7 % případů, u operační hysteroskopie je incidence perforace 0,12 - 3 % případů (1-7). Perforace může být parciální nebo kompletní. Ta zpravidla zabraňuje distenzi děložní dutiny tekutinou a vede k ukončení výkonu. Bezpečnost hysteroskopie a její správná indikace závisí na komplikacích, které dokážeme předvídat, případně jim zabránit nebo úspěšně vyřešit. Cílem práce bylo zjištění rizikových faktorů perforace dělohy při hysteroskopiích vykonaných na konkrétním pracovišti.
Od ledna 2014 do prosince 2018 podstoupilo 706 pacientek diagnostickou nebo operační hysteroskopii. Údaje byly získány z nemocničního informačního systému (NIS®). Hysteroskopie byly vedeny v režimu hospitalizace a v celkové anestezii. Diagnostická hysteroskopie čítá 72 případů, operační hysteroskopie 634 případů, z čehož bylo 346 resekcí polypů, 132 ablací endometria, 78 resekcí myomů, 16 resekcí sept, 39 synechiolýz, 13 vyjmutí/úprav lokalizace IUS a 10 odstranění reziduí koncepce. V případech normálního hysteroskopického nálezu byly biopsie endometria získány jeho kyretáží. Na výkonech se podílelo 9 atestovaných gynekologů a 10 lékařů ve specializační přípravě při zachování standardizovaného postupu: v celkové anestezii a za aseptických podmínek zastavení čípku děložního v poševních zrcadlech, zachycení v Pozziho kleštích, sondáž dutiny děložní a dilatace Hegarovými dilatátory do č. 10, dále za instilace distenčního media vsunutí hysteroskopu do dutiny děložní, další výkon již dle nálezu a indikace. Operace byly vykonány operačním hysteroskopem Olympus (dvoukanálový irigační resektoskop) s využitím bipolární “loop“ elektrody. Distenčním médiem byl ve 546 případech fyziologický roztok a v 160 případech roztok glycinu. Naše zdravotnické zařízení nedisponuje diagnostickým hysteroskopem, který by se uplatnil v režimu „office hysteroscopy“. V definici zkušeného operatéra jsme uplatnili kritérium provedení 200 hysteroskopických operačních výkonů a získání atestace. V případech podezření nebo zřejmého porušení integrity děložní stěny byl uplatněn standardní management. Zákrok byl ukončen, v případě suspektní nebo parciální perforace bylo vykonáno ultrazvukové vyšetření malé pánve s 24hodinovou observací pacientky. Při zřejmém perforačním poranění byla neprodleně indikována diagnostická laparoskopie s ošetřením místa krvácení, eventuálně laparotomická revize.
V souboru pacientek, které podstoupily diagnostickou hysteroskopii, došlo k 2 (2,77 %) perforacím z celkového počtu 72 výkonů. Z celkového počtu 634 operačních hysteroskopií došlo v 11 (1,73 %) případech k perforačnímu poranění. Ve 3 případech jsme postupovali konzervativně, pacientky byly hospitalizovány 24 hodin a opakovaně podstoupily ultrazvukové vyšetření, kontrolu krevního obrazu, klinického stavu a byla nasazena profylakticky antibiotika. 9 pacientek podstoupilo diagnostickou laparoskopii, přičemž čtyřikrát bylo krvácení ošetřeno bipolární koagulací a pětkrát laparoskopickou suturou děložní stěny. V jediném případě byla indikována laparotomická konverze pro významnou krevní ztrátu a rozvíjející se hemoragický šok. Zároveň byla zjištěna léze střeva, která byla ošetřena suturou v součinnosti s chirurgem. V jednom případě pacientka podstoupila bezprostředně po zjištění perforace vaginální hysterektomii i pro předchozí histopatologický nález atypie endometria.
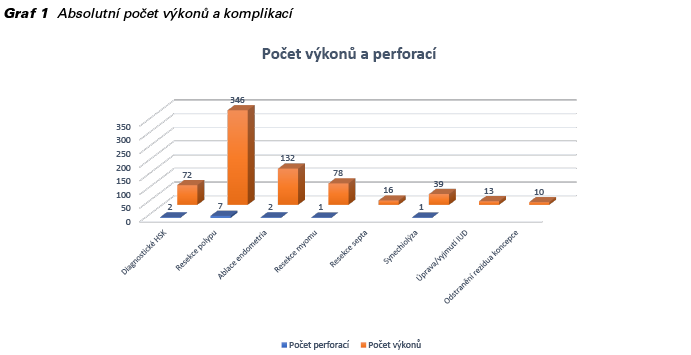
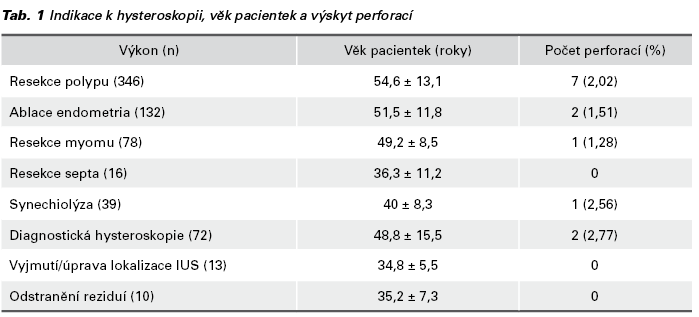
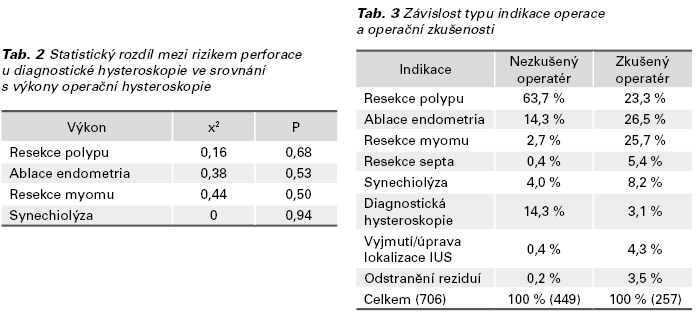
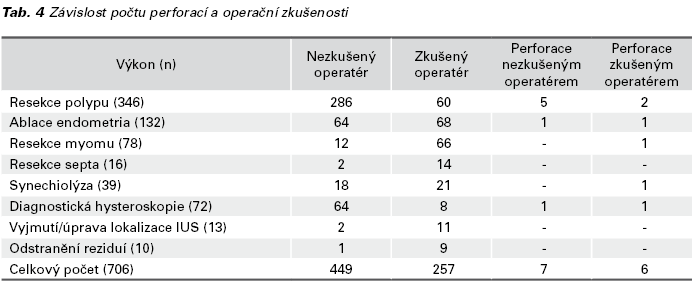
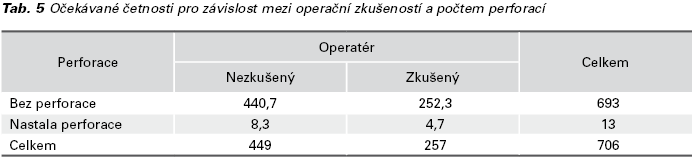
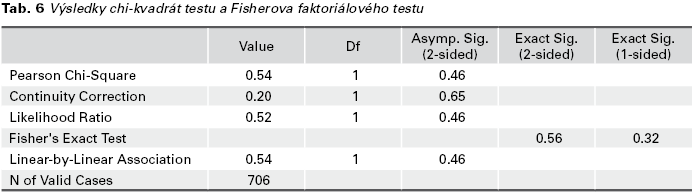
K 3 (23,07 %) perforacím došlo sondou, ve 3 případech (23,07 %) Hegarovým dilatátorem a v 7 (53,84 %) případech byla děloha perforována resektoskopem. Počet perforací (pravděpodobnost perforace) v naší kohortě pacientek byl v případě resekce polypu 7 z 346 (0,02; max. 0,04), ablace endometria 2 ze 132 (0,01; max. 0,05), diagnostické hysteroskopie 2 ze 72 (0,02; max 0,09), resekce myomu 1 ze 78 (0,01; max. 0,06) a 1 z 39 (0,02; max. 0,13) synechiolýz. Pro určení 95% intervalu spolehlivosti pro relativní četnost perforace byla použita metoda stanovení asymetrického intervalu spolehlivosti s využitím Fisher-Snedecorova rozdělení. Pravděpodobnost perforace byla kumulativně stanovena na 0,01 s horní mezí 0,03. Graf 1 zobrazuje absolutní počet hysteroskopických výkonů a komplikací. V Tab. 1 jsou uvedeny indikace k výkonu, průměrný věk pacientek a výskyt perforací. V Tab. 2 je vyjádřen statistický rozdíl mezi rizikem perforace u diagnostické hysteroskopie ve srovnání s výkony operační hysteroskopie. Závislost indikace k operaci a operační zkušenosti gynekologů jsou uvedeny v Tab. 3. Zde je patrný rozdíl v prováděných výkonech dle operační erudice. Tab. 4 ukazuje závislost mezi operační zkušeností a počtem komplikací a v Tab. 5 jsou uvedeny očekávané četnosti pro závislost mezi operační zkušeností a počtem perforací. Výsledky chi-kvadrátového testu a Fisherova faktoriálového testu jsou uvedeny v Tab. 6. Statistické zpracování bylo provedeno s použitím softwaru IBM SPSS®.
Cílem studie byla identifikace faktorů, jež vedly v našich podmínkách k perforačnímu poranění dělohy u hysteroskopie.
Rizikové faktory perforace dělíme na 4 skupiny: uterinní, cervikální, operační a na operatérovi závislé. Některé cervikální a uterinní faktory predisponují k perforačním poraněním, zejména vrozené vývojové vady, retroverze, retroflexe, hyperanteverze, jizva na děloze po předchozím operačním výkonu, nepoznaná infekce, intrauterinní adheze nebo synechie, submukózní myomy nebo myomy deformující děložní dutinu, stenóza cervikálního kanálu, malá postmenopauzální děloha, anamnéza gravidity posledních 6 měsíců a evakuace reziduí po koncepci (7).
Perforace jsou často způsobeny tupým nástrojem při hysterometrii nebo dilataci děložního čípku a pokud není podezření na akutní krvácení, mohou být řešeny konzervativně. Poranění elektrochirurgickým nástrojem je indikací k laparoskopické revizi, případně k laparotomii (8). Perforace dělohy je potenciální příčinou ruptury dělohy v následující graviditě (9).
Nicoloso a kol. zjistili riziko perforace dělohy u operačních hysteroskopií v rozmezí 0,76 - 1,5 % a u diagnostických hysteroskopií 0,13 % (8). Další studie uvádějí riziko perforace u ablace endometria v rozmezí 0,8 až 1,61 % (10,11). Dle RCOG (Royal College of Obstetricians and Gynaecologists) je riziko perforace v případech diagnostické hysteroskopie v rozmezí 0,002 - 1,7 % (12). Jansen a kol. zjistili 19 perforací u 2 515 operačních hysteroskopií (0,76 %), které byly způsobeny hysterometrií nebo dilatací hrdla (4). Naše výsledky ve skupině operační hysteroskopie jsou srovnatelné s většinou uvedených studií, ale ve skupině diagnostické hysteroskopie jsme zaznamenali nepatrně vyšší výskyt perforačních poranění dělohy, ale výsledek nebyl statisticky významný. Riziko perforace v naší skupině pacientek bylo nejvyšší v případech synechiolýz. Navzdory tomu, že se výkony provádějí pod ultrazvukovou kontrolou, synechie často maskují hranici děložní dutiny a modifikují anatomické poměry. Menší riziko perforace představovalo odstranění polypu. Všechny perforace v těchto případech byly způsobeny resektoskopem. Riziko perforace v případech resekce myomu a ablace endometria bylo podobné. Situace je v souladu s publikovanými údaji ostatních autorů (5,6).
V 5 případech perforace z 9 resekcí polypu a ablací endometria byla zjištěna diagnóza karcinomu endometria. Změna konzistence děložní stěny a její ztenčení invazivním procesem vytvářejí předpoklady pro perforační poranění, přičemž hysteroskopie je suverénní diagnostickou metodou karcinomu endometria (13). V jednom případě bylo zjištěno poranění střeva po resekci polypu a následné perforaci. V literatuře jsou popsány komplikace způsobené perforací střeva aktivovanou elektrodou resektoskopu (10,13-15). V případech, kdy není provedena laparoskopie, musí být pacientka sledována po několik dní kvůli riziku vzniku sekundární peritonitidy (4,8,10,16,17). Během perforace se může objevit cévní poškození. Perforace v oblasti parametrií nebo děložních hran může mít okamžité hemodynamické důsledky. Řešením je la- Actual Gyn 2019, 11, 38-44 www.actualgyn.com paroskopická sutura děložní stěny, případně revize laparotomickým přístupem. Devastující poranění nebo sdružená indikace může vést k hysterektomii (4,8,10,17). Aydeniz a kol. uvádějí 28% riziko hysterektomie v souvislosti s perforačním poraněním dělohy u hysteroskopické myomektomie nebo resekce polypu (2). V našem souboru jsme v jednom případě vykonali vaginální hysterektomii pro sdruženou indikaci devastujícího poranění dělohy a již diagnostikovanou atypickou hyperplazii endometria. Pacientka byla indikována k hysterektomii na základě výsledku biopsie z endometria, ale s výkonem nesouhlasila. Indikací k hysterektomii bylo život ohrožující krvácení způsobené devastujícím poraněním dělohy. Definitivním výsledkem histopatologického vyšetření byl endometroidní adenokarcinom (FIGO IA). Ve druhém případě jsme konverzi z laparoskopie na laparotomii indikovali pro pokračující uterinní krvácení a hemoragický šok.
Agostini a kol. uvádějí 0,61% výskyt krvácení u 2 116 operačních hysteroskopií, přičemž významné krvácení definovali na základě potřeby krevní transfuze nebo nutnosti hemostatického zásahu. V případě synechiolýzy bylo riziko krvácení 5x vyšší ve srovnání s ostatním typem hysteroskopických operací. Mezi základní postupy patří intrauterinní umístění Foleyova katétru s balónkem o objemu 30 ml, laparoskopická nebo laparotomická revize, případně hysterektomie. V některých případech embolizace uterinních arterií (10).
Nezaznamenali jsme komplikaci v souvislosti s hyponatremií nebo infekcí. Hysteroskopie je výkon s nízkým rizikem vzniku infekce, ale perforující poranění dělohy zvyšuje riziko metritidy a závažných zánětlivých komplikací (5). Součástí managementu perforujících poranění je podání antibiotik (1,13).
Cervikální „ripening“ snižuje riziko perforace dělohy. 200 μg vaginálního misoprostolu před operační hysteroskopií redukuje potřebu cervikální dilatace, redukuje operační čas a komplikace spojené s traumatem dělohy (18). U postmenopauzálních žen se doporučuje vaginální podání estradiolu s misoprostolem (18). V případech diagnostické hysteroskopie není dilatace hrdla potřebná (4). V rámci předoperační přípravy neprocházely pacientky ze sledované kohorty medikamentózní přípravou. Vzhledem k výsledkům naší studie a literárních údajů, jsme zavedli na našem pracovišti medikamentózní přípravu u postmenopauzálních pacientek kombinací vaginálního estriolu (Ovestin®) a misoprostolu.
Na našem pracovišti provádějí hysteroskopie všichni lékaři, v případech lékařů ve specializační přípravě jsou vykonávány pod dohledem zkušených operatérů. „Learning curve“ je důležitým faktorem, který ovlivňuje její úspěšnost. Ta je dána celkovým počtem výkonů a časovým intervalem jejich opakování. Konečný výsledek je daný erudicí operatéra, jeho tréninku a prací celého týmu.
Existuje pouze málo gynekologů, kteří během kariéry neperforovali dělohu. K častějším perforacím dochází během předatestační přípravy. V tomto období dochází až k 5násobnému výskytu této komplikace. Přítomnost zkušeného gynekologa zvyšuje pravděpodobnost časnějšího zjištění perforace a menšího rizika poškození orgánů dutiny břišní. Gynekologové provádějící operační hysteroskopii musí být adekvátně trénováni (7,19). Podobné výsledky byly publikovány z pracoviště v Singapuru, kde 82,5 % perforací způsobili nezkušení lékaři (18).
Ve skupině operační hysteroskopie měli nejvíce komplikací zkušení operatéři, přičemž na 37 % komplikací se podíleli gynekologové, kteří vykonali více než 50 operačních hysteroskopií.
Význam nepřetržitého auditu operační praxe a důraz na chirurgický výcvik a akreditaci je zcela zásadní. RCOG a následně i ISGE (International Society for Gynecologic Endoscopy) implementovali a doporučili certifikaci a akreditaci gynekologů vykonávajících operativní hysteroskopii (12). Jansen a kol. a stejně Nicoloso a kol. zjistili, že existuje široká variabilita ve zkušenostech jednotlivých operatérů (4,8). Detailní statistická analýza zaměřená na jejich zkušenosti nebyla dosud publikována, protože neexistuje jednotná národní databáze hysteroskopických komplikací a spolehlivé zjištění edukační trajektorie operatéra je obtížné, ne-li zcela nemožné. Přestože v námi zpracovaném souboru nebyl zjištěn statisticky významný rozdíl v množství komplikací u zkušených a nezkušených operatérů, současná situace může být výsledkem statistické chyby na úrovni malého souboru a/ nebo racionální náhled na zkušenosti jednotlivých operatérů a střízlivé rozdělení operačních zákroků dle stupně trénovanosti. Z tohoto pohledu je období rezidentského programu zcela zásadní. Na základě několika studií bylo zjištěno, že nedostatečný trénink pod nedostatečně erudovaným supervizorem nebo v prostředí kde zcela absentuje, vede ke vzniku nesprávných operačních návyků a k nárůstu počtu komplikací (4). Kompetence operatérů v některých zemích podléhá přísné certifikaci. Příkladem může být Německo, případně USA. Zvládnutí několika úrovní hysteroskopického nebo obecně operačního tréninku pod supervizí je podmínkou pro získání aprobace pro konkrétní typ operace (19).
Britská RCOG klasifikovala hysteroskopické postupy z hlediska chirurgické složitosti a míry rizika za účelem vedení akreditace a školení v oblasti hysteroskopických operací (20). Level 1 představuje diagnostická hysteroskopie s cílenou biopsií, odstranění simplexního polypu a odstranění IUS. Level 2 zahrnuje kanylaci proximální části vejcovodu, rozrušení malého Ashermanova syndromu a odstranění myomu na stopce (typ 0) nebo většího polypu. Level 3 obsahuje resekci intrauterinního septa, rozrušení rozsáhlejšího Ashermanova syndromu, resekci nebo ablaci endometria, resekci submukózních myomů (typ 1 nebo 2) a opakovanou resekci nebo ablaci endometria.
Měli bychom si uvědomit, že ne všechny případy jsou vhodné pro hysteroskopické řešení. Co je technicky možné, nemusí být na druhé straně bezpečné, například některé případy velkých (> 5 cm) submukózních myomů typu 2. Důležité je poznamenat, že existují nadaní operatéři, kteří vykonávají operační zákroky s menší frekvencí a zároveň mají „learning phase“ velice krátkou. Správný výběr případů je zvláště důležitý ve fázi „učení“, zpravidla se začíná s jednoduchými výkony, nejdřív diagnostickými, posléze operačními. Při hysteroskopické resekci myomů se začíná s malými typy 0 nebo 1. Chirurgická zkušenost je zřejmým faktorem, který je třeba zvážit, ale podléhá významnému inherentnímu zkreslení. Nejtěžší procedury obecně bývají prováděny těmi nejzkušenějšími. Limitem naší studie je relativně menší soubor pacientek, který odpovídá velikosti pracoviště.
Námi sledovaný soubor 706 hysteroskopií čítá 1,84 % komplikací perforačním poraněním dělohy. Perforace dělohy je obávaná komplikace s potenciálně katastrofickými následky spojenými s těžkou morbiditou. V případech pacientek s vysokým rizikem perforačního poranění je nutné výkon svěřit do rukou zkušeného operatéra. V indikovaných případech je namístě medikamentózní příprava děložního hrdla. Výzvou každého pracoviště zůstává trénink na operačních fantomech. Je to jeden z kroků ke snižování počtu komplikací a také předcházení dlouhodobým následkům. Zásadním zůstává standardizace postupu, jeho precizní ovládnutí a jasný management řešení komplikací. V současné době existují rozdíly mezi operatéry, které jsou dané jejich erudicí, šikovností a edukační trajektorií, přičemž „learning phase“ trvá různě dlouhý čas.
Poděkování patří RNDr. Ing. H. Kotoučkové, Ph.D. z Katedry matematiky Vysoké školy polytechnické v Jihlavě za precizní zpracování statistiky.