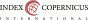

 Rada pro výzkum, vývoj a inovace: Seznam recenzovaných neimpaktovaných časopisů vydávaných v ČR
Oficielní časopis České společnosti pro ultrazvuk v porodnictví a gynekologii.
Rada pro výzkum, vývoj a inovace: Seznam recenzovaných neimpaktovaných časopisů vydávaných v ČR
Oficielní časopis České společnosti pro ultrazvuk v porodnictví a gynekologii.

Nedostatečná saturace organizmu železem a následná anémie se může projevit zejména v těhotenství. Dle výsledků některých studií nemá více jak 50 % žen dostatečný přísun železa a anémií z nedostatku železa může trpět asi 15 % žen. U netěhotných k tomu přispívají ztráty krve při menstruaci, v těhotenství jsou potom nároky na potřebu železa zvýšeny. Klinické důsledky anémie z nedostatku železa mohou vést k předčasnému porodu, perinatální úmrtnosti a poporodním depresím. K důsledkům na straně plodu a novorozence patří nízká porodní hmotnost a horší duševní a psychomotorická výkonnost. K úpravě deficitu železa obvykle dostačují perorální preparáty. Léčba by měla být zahájena při poklesu feritinu < 12 µg/l a saturaci transferinu < 20 %. Délka suplementace je individuální, ale obvykle trvá týdny, někdy i několik měsíců. Ženy, které denně užívají suplementaci železa v těhotenství, mají 1. nižší riziko anémie v době porodu, 2. vyšší hladiny hemoglobinu jak v době porodu, tak po šestinedělí. Ty, které užívaly vyšší dávky, měly vyšší hladiny Hb. 3. mají vyšší pravděpodobnost zvýšených hladin Hb ve druhém a třetím trimestru těhotenství. 4. mají o něco nižší riziko porodu dítěte s nízkou porodní hmotnostní a porodu před 37. týdnem těhotenství. 5. mají nižší riziko předčasného porodu před 34. týdnem těhotenství.
V našich podmínkách je spíše nadbytek stravy než její nedostatek. S nedostatečnou výživou se setkáváme jen výjimečně, snad jen u sociálně slabých a vyloučených skupin obyvatel. Problémem může být skladba stravy, kdy se může vyskytnout relativní nedostatek některých základních stavebních živin, ke kterým patří i železo. Nedostatečná saturace organizmu železem a následná anémie se může projevit zejména v těhotenství. Dle výsledků některých studií nemá více jak 50 % žen dostatečný přísun železa a anémií z nedostatku železa může trpět asi 15 % žen. U netěhotných k tomu přispívají ztráty krve při menstruaci, v těhotenství jsou potom nároky na potřebu železa zvýšeny.
Diskutuje se o vhodnosti fortifikace potravin železem, což je zatím běžné snad jen ve Velké Británii a USA. Tyto postupy mají i svoje kritiky, vzhledem k tomu, že vyšší dávky železa vedou ke vzniku oxidačních produktů, které mohou mít negativní vliv na kardiovaskulární aparát.
V těhotenství je obvyklé vstupní vyšetření krevního obrazu a dle výsledku je potom doporučována eventuální suplementace přípravky železa. Krevní obraz může odhalit anémii, ale neřekne nám nic o zásobách železa. Proto se doporučuje preventivní suplementace železem minimálně u rizikových skupin, jako jsou například rychle po sobě následující těhotenství, velmi mladé těhotné, ženy s anamnézou silné menstruace, ženy s nízkým socioekonomickým statutem, vegetariánky a veganky.
Ve fyziologické graviditě se zvyšuje objem krve a dochází k hemodiluci. I když se během těhotenství množství červených krvinek (RBC) zvyšuje, objem plazmy se zvýší více, což vede k relativní anémii. Fyziologickým důsledkem je snížená hladina hemoglobinu (Hb), hodnota hematokritu (HCT) a počet červených krvinek. Střední korpuskulární objem (MCV) však není nijak ovlivněn.
V průběhu těhotenství se zvyšují požadavky na přísun železa zejména díky novotvorbě erytrocytů, ale také potřebami plodu a placenty. Transport železa z matky na plod je regulován na úrovni placenty. Nejvíce železa se dostává k plodu posledních 10 týdnů těhotenství, kdy také stoupá absorpce železa u matky. Při nedostatku železa dochází k nárůstu placentárních transferinových receptorů a zvýšení přísunu železa k plodu. Naopak placenta může regulovat nadměrný přísun železa k plodu syntézou feritinu. Tento systém je závislý na dostatečné zásobě železa u matky, a je možné, že pokud matka nemá dostatek železa, nemusí tento systém zajistit dostatek železa u plodu.
Doporučený přísun železa v těhotenství se pohybuje od 2,5 mg/den v časném těhotenství až na 6,6 mg/den v posledním trimestru. Pokles hladiny železa, který běžně doprovází těhotenství, vede ke zvýšení efektivity absorpce železa ze stravy. V průběhu těhotenství stoupá absorpce nehemového železa od 7 % ve 12. týdnu, přes 36 % ve 24. týdnu a 66 % ve 36. týdnu.
Při normální zásobě železa je anémie definována jako hodnota hemoglobinu pod pátým percentilem, což odpovídá Hb ≤ 11 g/dl v prvním trimestru, ≤ 10,5 g/dl ve druhém trimestru a ≤ 11 g/dl ve třetím trimestru.
Řada pracovišť definuje anémii u těhotné jako hodnotu Hb < 10,5 g/dl, na rozdíl od referenční hodnoty 14 g/dl u netěhotných. V případech anémie se doporučuje léčba 1 mg kyseliny listové a denní dávkou železa (1).
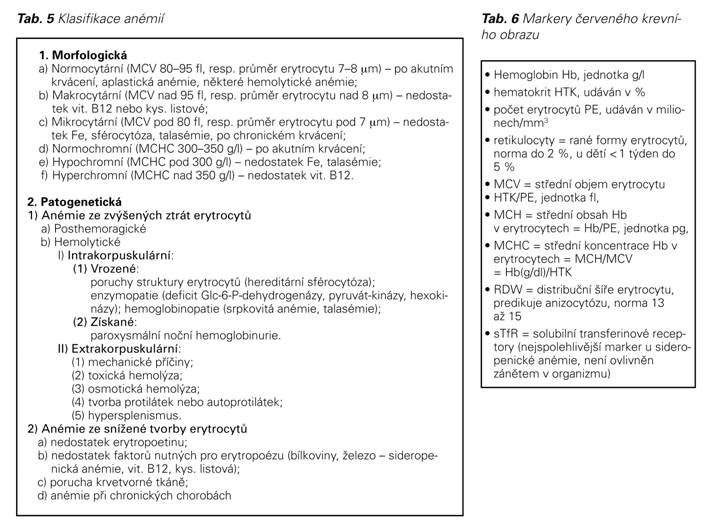
Nejjednodušším způsobem diferenciální diagnostiky anémií je řídit se průměrným korpuskulárním objemem (MCV), měřeným ve fl (femtolitr).
• Nedostatek železa
• Thalasémie
• Chudokrevnost při chronickém onemocnění
• Sideroblastická anémie
• Anémie spojená s nedostatkem mědi
• Anémie spojená s otravou olovem
MCV 80-100 fl nebo normocytární anémie:
• Hemoragická anémie
• Časná anémie z nedostatku železa
• Chudokrevnost při chronickém onemocnění
• Anémie spojená s útlumem kostní dřeně
• Anémie spojená s chronickým selháním ledvin
• Anémie spojená s endokrinní dysfunkcí
• Autoimunitní hemolytická anémie
• Anémie spojená s hypotyreózou nebo hypopituitarizmem
• Dědičná sférocytóza
• Hemolytická anémie spojená s paroxysmální noční hemoglobinurií
MCV větší než 100 fl nebo makrocytární anémie:
• Anémie z nedostatku kyseliny listové
• Anémie z nedostatku vitaminu B12
• Indukovaná hemolytická anémie (např. zidovudinem)
• Anémie spojená s retikulocytózou
• Anémie spojené s onemocněním jater
• Anémie spojená s abúzem etanolu
• Anémie spojená s akutním myelodysplastickým syndromem
1. Anémie z nedostatku železa
Anémie z nedostatku železa tvoří 75-95 % případů anémie u těhotných žen. Žena, která je těhotná, má často nedostatečné zásoby železa, které nesplňují požadavky těhotenství. Těhotným ženám se doporučuje, aby doplnily stravu o 60 mg elementárního železa denně. MCV méně než 80 mg/dl a hypochromie červených krvinek by měla být důvodem pro další vyšetření, včetně stanovení celkové vazebné kapacity pro železo, hladiny feritinu a elektroforézy hemoglobinu v případě, že je vyloučen nedostatek železa.
Ke klinickým příznakům anémie z nedostatku železa patří únava, bolest hlavy, syndrom neklidných nohou a pika (v extrémních situacích). Léčba spočívá v dostatečné orální suplementaci přípravky železa.
Klinické důsledky anémie z nedostatku železa mohou vést k předčasnému porodu, perinatální úmrtnosti a poporodním depresím. K důsledkům na straně plodu a novorozence patří nízká porodní hmotnost a horší duševní a psychomotorická výkonnost.
2. Anémie z nedostatku kyseliny listové a vitaminu B12
Nedostatek kyseliny listové je mnohem méně častý než nedostatek železa. Nicméně u všech žen, které plánují těhotenství, se ke snížení rizika defektů neurální trubice doporučuje užívání 0,4 mg kyseliny listové/den. Ženy s anamnézou vady neurální trubice v předchozí graviditě by měly brát desetinásobnou dávku, tj. 4 mg kyseliny listové/den. Zvýšená MCV (typicky > 100 fl), může být způsobena nedostatkem vitaminů kyseliny listové a/nebo B12. V tomto případě lze stanovit sérové hladiny vitaminu B12 a kyseliny listové. V případě, že je hladina opravdu nízká, lze podávat jako léčbu folát v dávce 1 mg 3x denně. Pacienti s deficitem vitaminu B12 vyžadují další diagnostiku k vyloučení perniciózní anémie. Tyto stavy se léčí podáváním vitaminu B12.
3. Méně obvyklé příčiny anémie v těhotenství
Infekční příčiny, i když vzácné, mohou zahrnovat virová onemocnění, včetně HIV, cytomegaloviru (CMV), Epstein-Barrové virozy (EBV), parvoviru B19 a virů hepatitid. Velmi vzácně u nás malárie, potom brucelóza a tuberkulóza.
K vzácným příčinám patří u nás Diamond-Blackfan anémie (7 na 1 milion) autozomálně dominantně dědičné onemocnění způsobující aplázii buněk červené řady.
U nás nejsou běžné srpkovitá anémie ani talasémie.
4. Anémie při užívání léků v těhotenství
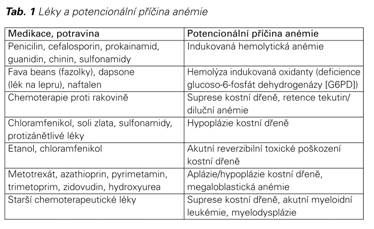
Různé léky užívané v těhotenství mohou vést k anémii. Většina těhotných a jejich gynekologů jsou velmi opatrní při medikaci v těhotenství. Výjimečně se nelze vyhnout lékům, které způsobují anémii. Například chemoterapie při léčbě rakoviny prsu v těhotenství může vést k anémii.
5. Nevysvětlitelné mateřské anémie
Anémie z nejasné příčiny může být složitě řešitelný porodnický problém, který často nevyřeší ani spolupráce se specialisty ostatních oborů. Na prvním místě je potřeba vyloučit známé příčiny anémií, včetně farmakologických, infekčních a imunologických.
Vedle výše zmíněných léků je potřeba vždy myslet na etylizmus, který také způsobuje anémii a nemusí být snadné se k této informaci dopracovat.
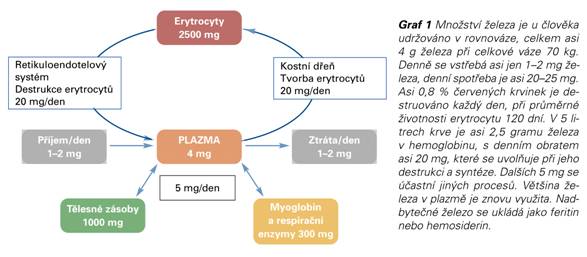
Železo, čtvrtý nejrozšířenější prvek, se v přírodě vyskytuje v rudách (magnetit, hematit, limonit, siderit a pyrit). Vyskytuje se ve sloučeninách (oxidech, oxidhydroxidech, uhličitanech a sulfidech). Najdeme ho v půdě, minerálních vodách a v lidském těle. Železo je nepostradatelné pro řadu metabolických procesů, včetně transportu kyslíku, DNA syntézu a transport elektronů.
K normální tvorbě červených krvinek je zapotřebí železo. Pokud jeho zásoby v organizmu klesnou pod kritickou hladinu, dochází k rozvoji anémie z nedostatku železa.
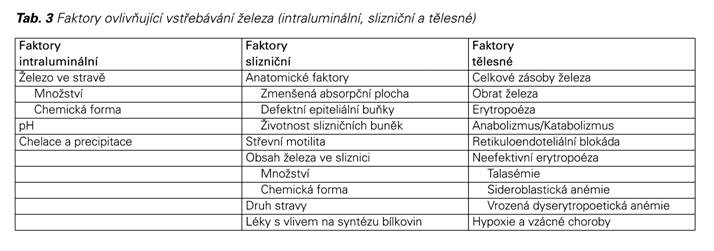
Příčinou může být nedostatečný přísun v potravě, porucha vstřebávání, krvácení nebo nadměrné ztráty železa močí. Rovnováha příjmu a výdeje železa je za normální situace udržována velmi citlivým mechanizmem.
U zdravých jedinců je celková koncentrace železa pečlivě regulována absorpcí v proximální části tenkého střeva, která vyrovnává tělesné ztráty. Chronická porucha rovnováhy hladin železa vede buď k anémii na straně jedné, nebo hemosideróze na straně druhé. V obou případech se jedná o patologické stavy s možnými závažnými důsledky. Snížená absorpce souvisí většinou s nedostatkem železa v potravě ve vstřebatelné formě. Krvácení je nejčastější příčinou excesivní ztráty tělesného železa, ale může k němu docházet i při hemoglobinurii při intravaskulární hemolýze. Malabsorpce železa provází céliakii či další onemocnění tenkého střeva (včetně pooperačních stavů), ale jinak je porucha vstřebávání relativně vzácná.
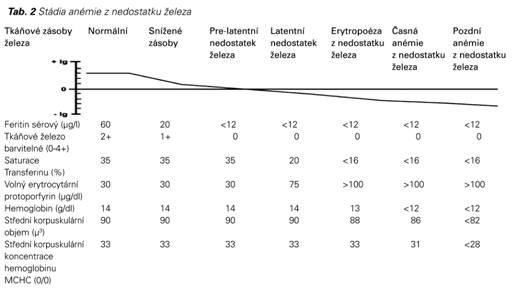
Při poklesu tělesných zásob železa a mírném nedostatku železa dochází k měřitelným změnám zejména sérového feritinu a barvitelného železa. Tak lze odlišit anémii z nedostatku železa od jiných chronických stavů. Teprve významné ztráty tělesného železa se projeví poklesem saturace transferinu a poklesem hladin volných erytrocytárních protoporfyrinů. Následně pak klesá koncentrace hemoglobinu, protože není dostatek železa k syntéze hemu. Abnormální hodnoty ukazatelů červené řady se objevují teprve za několik měsíců deplecí tkáňového železa.
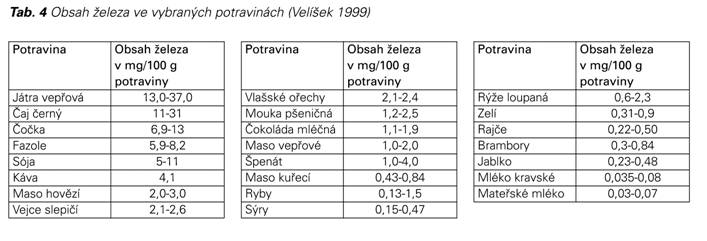
Maso je zdrojem hemového železa, jehož dostupnost je méně ovlivněna ostatními složkami výživy, které snižují biologickou dostupnost „nehemového“ železa. Prevalence anémie z nedostatku železa je nízká v zeměpisných oblastech, kde maso je důležitou složkou stravy. V oblastech, kde se jí málo masa, je nedostatek železa samozřejmostí.
Látky, které snižují absorpci železitých a železnatých forem železa, jsou fytáty, fosfáty, oxaláty, karbonáty a tanáty. Tyto látky mají jen minimální vliv na vstřebávání hemu. Podobně askorbová kyselina zvyšuje absorpci železnatých a železitých sloučenin a má minimální efekt na vstřebávání hemu.
Krevní obraz a diferenciální počet, sérová železa, celková vazebná kapacita železa (TIBC), sérový feritin. Posouzení hemosiderinurie, hemoglobinurie a plicní hemosiderózy. Počet retikulocytů. Elektroforéza hemoglobinu a koncentrace hemoglobinu A2 a fetálního hemoglobinu.
V krevním obrazu při nedostatku železa nacházíme nízký střední korpuskulární objem (MCV), nízkou střední korpuskulární koncentraci hemoglobinu (MCHC), zvýšený počet destiček (> 450,000/µl), normální nebo zvýšený počet bílých krvinek.
Červené krvinky jsou mikrocystické a hypochromní, počet destiček často zvýšen, nebývají intraerytrocytární krystaly (ty jsou vidět u defektů hemoglobinu C).
Nízké hladiny železa a feritinu při zvýšené TIBC jsou diagnostické pro nedostatek železa. Normální hladiny feritinu mohou mít pacienti s nedostatkem železa, ale koexistující chorobou, jako je hepatitida či anémie při chronických onemocněních. K vyšetření k zjištění etiologie anémie z nedostatku železa a vyloučení jiné příčiny mikrocytární anémie jsou zapotřebí další specifické testy.
Nejlepší prevencí nedostatku železa je vyvážená a dostatečně pestrá dieta. Veškeré umělé diety, dnes tak populární, jsou provázeny rizikem nedostatku některého z esenciálních prvků. Co se týče železa, vynechání masa z jídelníčku může zásadně ovlivnit přísun železa do organizmu. Maso je nejvíce využitelným zdrojem železa, míra vstřebávání dosahuje až 30 %, z ostatních potravin se vstřebává jen asi 5 % přijatého železa. V rámci adaptačních mechanizmů v době deficitu železa se sice zvyšuje 2-3x vstřebatelnost nehemového železa, nemusí to vždy být dostatečné. Odhaduje se, že 50 % žen nemá doporučené denní dávky železa. V rámci prekoncepční přípravy by měla být věnována pozornost i stravovacím návykům a měla by být diskutována otázka dostatečného přívodu živin s dobře dostupným železem.
K úpravě deficitu železa obvykle dostačují perorální preparáty. Léčba by měla být zahájena při poklesu feritinu < 12 µg/l a saturaci transferinu < 20 %. Délka suplementace je individuální, ale obvykle trvá týdny, někdy i několik měsíců.
V perorálních přípravcích se vyskytuje dvojmocné železo ve formě solí (fumarát, sukcinát, sulfát a polysacharidové komplexy) s obsahem elementárního železa. Sukcinát a sulfát patří mezi nejlépe vstřebatelné soli železa, nevýhodou sulfátu je, že dráždí střevní sliznici. Vstřebatelnost sulfátu se pohybuje okolo 18-20 %. Železo ve formě proteinových komplexů je lépe snášeno, ale vstřebatelnost je horší.
Suplementace železa jinou formou než perorální je na místě pouze v případech, kdy nelze přijímat železo perorálně. Na trhu jsou přípravky k i.v. a i.m. podání.
Autoři, kteří publikovali rozsáhlou analýzu 44 studií (Cochrane database review) se suplementací železem v těhotenství, dospěli k těmto závěrům:
Ženy, které denně užívají suplementaci železa v těhotenství, mají
1. nižší riziko anémie v době porodu,
2. vyšší hladiny hemoglobinu jak v době porodu, tak po šestinedělí (ty, které užívaly vyšší dávky, měly vyšší hladiny Hb),
3. mají vyšší pravděpodobnost zvýšených hladin Hb ve druhém a třetím trimestru těhotenství,
4. mají o něco nižší riziko porodu dítěte s nízkou porodní hmotnostní a porodu před 37. týdnem těhotenství,
5. mají nižší riziko předčasného porodu před 34. týdnem těhotenství.
Není dostatek dat k posouzení, zda suplementace železem snižuje mateřskou mortalitu. Jen málo studií posuzovalo kombinovaný efekt suplementace železem a kyselinou listovou. Evidentně zlepšují hematologické parametry u matky, ale vliv na novorozence není prokazatelný.
Suplementace železem u těhotných lze provádět jako prevenci ke zlepšení zdraví matky i plodu. Velikost efektu bude záviset na populačním riziku anémie a riziku předčasného porodu.
Autoři doporučují, aby instituce a lékaři, kteří se angažují ve veřejném zdraví, podporovali dostupnost a dostatečnou informovanost žen o prospěšnosti suplementace železem.
Podpořeno MZ ČR - RVO VFN64165.